| Artikel-Ansicht |
| 1208 Interview und Vortrag Willkommen in der Zukunft - CASPAR hilft bei H�ft-OP... |
Bild 1208a  Bild 1208b  Bild 1208d 
|
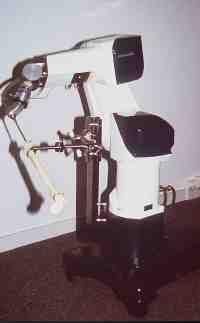
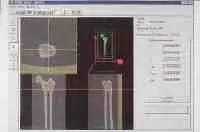
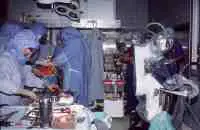
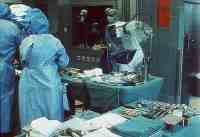
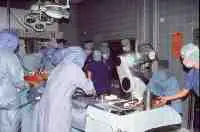
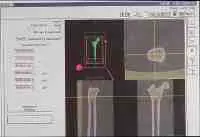
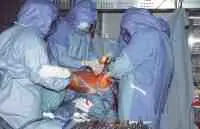
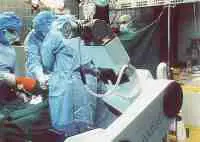
10-Gesundheit 1208 Interview und Vortrag Willkommen in der Zukunft - CASPAR hilft bei H�ft-OP... Vortrag: F�r den mit medizinischen Problemen nicht eingehend Vertrauten mag es verwunderlich erscheinen, da� in der heutigen Zeit, die in der Lage ist technische Herausforderungen selbst im All relativ problemlos zu l�sen, es nicht gelungen ist, das technisch einfach aufgebaute, k�nstliche H�ftimplantat so zu gestalten, da� einmal in den menschlichen K�rper implantiert eine jahrzehntelange Funktionst�chtigkeit gew�hrleistet ist. Recht vordergr�ndig wenn auch nicht ganz unberechtigt, lie�en sich hier kritische Bemerkungen damit zur�ckweisen, indem ich an Sie die Frage stelle, wer von Ihnen glaubt, da� sein Pkw in 10, 20 oder gar 30 Jahren noch funktionst�chtig ist, und das unter Bedingungen, bei denen es nicht m�glich ist, Verschlei�teile auszuwechseln. Man mag hier entgegnen, da� die Bewegungs- und Drehvorg�nge in einem Pkw doch zahlenm��ig wesentlich h�her sind und hier auch ganz unvergleichlich h�here Gewichtsbelastung wirksam werden. Dem m�chte ich einige Zahlen entgegenhalten: Das menschliche H�ftgelenk wird pro Jahr etwa 2 Millionen Lastwechseln unterzogen. Wenn wir dies in Relation zu einer durchschnittlichen Pkw-Belastung von 30.000 km pro Jahr setzen, so sind hier durchaus vergleichbare Gr��enordnungen gegeben. Dar�ber hinaus entstehen im H�ftgelenk bei relativ kleiner Kontaktfl�che Belastungsspitzen, die das 5fache des K�rpergewichtes erreichen, also durchaus in der Gr��enordnung von 400 kg. Dies entspricht in etwa 1/3 eines Mittelklasse-Pkw-Gewichtes. Auch wenn die oben kurz angerissenen Zahlenwerte den anf�nglich vermeintlich gering gesch�tzten Belastungsumfang in einem H�ftgelenk jetzt in ganz anderen Gr��enordnungen erscheinen lassen, liegt die Problematik, die die Lebensdauer f�r ein k�nstliches Implantat im menschlichen K�rper limitiert auf ganz anderer Ebene, und ich m�chte Ihnen die Problematik deutlich darlegen. Zun�chst ein relativ einfacher Mechanismus, der Ihnen jedoch die erstaunliche Struktur unseres K�rpers schon darlegen wird. St�hle, die in der Technik als ausgesprochen korrosionsstabil gelten, so z.B. die V2A-St�hle oder St�hle aus Kobaltbasislegierung, ja selbst veredelte Titanlegierungen werden im menschlichen K�rper zerst�rt. St�hle, die im Schiffsbau dem Meerwasser �ber viele Jahrzehnte trotzen k�nnten, ist der K�rper mit seinem nahezu neutralen PH in der Lage, zu korrodieren. M�glich wird dieses erstaunliche Ph�nomen dadurch, da� der K�rper in der Lage ist, im Bereich der feinsten Oberfl�chen Einkerbungen oder konstruktionsbedingt Einkerbungen ein Mikromillieu zu schaffen, da� bei h�chstem S�uregrad aggressiv Metalllegierungen korrodieren. Durch Optimierung der Legierung und der Oberfl�chenbearbeitung konnte hier von der werkstoffwissenschaftlichen Seite eine erhebliche Verbesserung bez�glich Vertr�glichkeit und Stabilit�t des eingebrachten Metallimplantates erzielt werden. Die sogenannte Bioakzeptanz des Fremdmaterials wurde hiermit erheblich verbessert. Aber eben nur verbessert, eine optimale L�sung konnte bis zum heutigen Tag f�r kein in den K�rper eingebrachtes Fremdmaterial, nicht nur bei den Metallen, sondern auch nicht bei den Kunststoffen, gefunden werden. Was im technischen Bereich als ausgesprochen korrosionsstabil und witterungsstabil gilt, wird durch die Bank im K�rper nach unterschiedlich langer Stehzeit ver�ndert, in seiner Struktur zerst�rt und von K�rpergeweben oder -s�ften durchdrungen. Vielleicht leuchtet Ihnen dieses Ph�nomen ein, wenn Sie an eine von Ihnen allen gemachte allt�gliche Erfahrung denken. Sie alle haben eine Brille, eine Lesebrille oder eine Sonnenbrille und werden feststellen, da� die Kunststoffauflieger, die den angenehmen Tragekomfort an der Nase gew�hrleisten, nach einem 1/2 oder 1 Jahr bereits bez�glich Farbe und Konsistenz Ver�nderungen zeigt. Noch nicht einmal im Bereich des Hautkontaktes gelingt es einen Kunststoff herzustellen, der auf der einen Seite so weich ist, da� er vom K�rper mit Komfort akzeptiert wird, auf der anderen Seite so widerstandsf�hig ist, da� er durch die K�rperfl�ssigkeiten, - in diesem Fall vom Schwei� -, nicht zerst�rt wird. Gleiches gilt auch f�r die Adapter von H�rger�ten und andern in den K�rper eingebrachten Kunststoffen. Ich m�chte in keinem Fall den Eindruck erwecken, da� auf werkstoffwissenschaftlichen Gebiet hier nicht ganz hervorragende Erfolge in den letzten Jahrzehnten erzielt wurden, die sich sehr deutlich in der Bioakzeptanz und Biopraktikabilit�t von Implantaten niedergeschlagen hatten, haben, und demzufolge auch in der Stehzeit dieser jeweiligen Implantate im Sinne ihrer Funktion. Trotz allem wurden dauerhafte L�sungen immer nicht erzielt. Diese Forderung der dauerhaften L�sung wird um so dringender, wie auf der einen Seite das Patientengut, das Implantate ben�tigt j�nger wird, bzw. von Menschen Behinderungen heute nicht mehr hingenommen werden, sondern nach Implantaten verlangt wird, auf der anderen Seite die Lebenserwartung der Implantattr�ger sich ganz erheblich verl�ngert. Ein Implantat, das bei einem heute 60j�hrigen eingebracht wird, mu� in der Regel eine Stehzeit von nahezu 30 Jahren gew�hrleisten und diese Gew�hrleistung k�nnen wir heute noch nicht erbringen. Der Grund hierf�r liegt neben dem oben Angesprochenen in einem grunds�tzlichen Problem biologischen Lebens. Es ist ein Grundgesetz, da� jeder Organismus, sei es der Einzeller oder sei es der sehr komplizierte Mechanismus eines menschlichen Organismus, nur dann bestehen kann, wenn er seine Individualit�t bewahrt. Individualit�t bewahren hei�t jedoch, da� der jeweilige Organismus mit sehr komplexe Eigenschaften in der Lage sein mu�, jegliche chemische, physikalische und mechanische Beeintr�chtigung auf einem m�glichst hohen Niveau abzuwehren. Gelingt ihm diese Abwehr nicht mehr, so wird er von dem jeweiligen auf ihn einwirkenden Ph�nomen durchdrungen, ver�ndert, zerst�rt. Ich m�chte Ihnen das an ein paar Beispielen deutlich machen: Wenn Sie die hochwertigste Nahrung, die Sie zu sich nehmen, sterilisieren w�rden, p�rrieren w�rden, und w�rden sie dann also Infusion in eine Vene einf�hren, so w�rden Sie den umgehenden Tod des Individuums herbeif�hren. Das hei�t, unsere Nahrung ist als solches f�r uns t�dlich. Nur weil unser Darm und unser K�rper sehr wohl in der Lage sind, alles was wir �ber den Mund aufnehmen zu erkennen, aufzuschl�sseln und aufzuteilen in Substanzen, die er nach Aufspaltung akzeptieren und Substanzen die er nicht akzeptiert und ausscheidet, k�nnen wir aus unserer Nahrung die f�r uns notwendigen Substanzen herausziehen. Die gleichzeitig milliardenfach aufgenommen Bakterien k�nnen wir zum Teil sinnvoll im Rahmen unserer Verdauung einsetzen, dar�ber hinaus sind wir in der Lage sie problemlos t�glich, min�tlich und zu jeder Sekunde zu zerst�ren, so da� sie uns nicht zerst�ren k�nnen. Gleichzeitig atmen wir mit jedem Atemzug Milliarden von Bakterien ein. Auch diese Bakterien, die uns sonst zerst�ren w�rden, sind wir in der Lage problemlos abzut�ten, solange wie unser K�rper lebt. Die Sonneneinstrahlung auf unseren K�rper, wenn wir uns an einem warmen Tag frei bewegen, w�rde unseren Organismus, noch dazu bei seinen sehr hohen Stoffwechselvorg�ngen aufheizen, so da� wir sehr schnell die 40 Gradgrenze �berschreiten w�rden. Unser Eiwei� w�rde dann denaturieren und wir m��ten sterben. Auch hier sind wir in der Lage dem physikalischen Angriff der W�rme uns zu erwehren, gleiches gilt f�r die K�lte. Licht und Sonne w�rden die Stoffwechselvorg�nge in unserer Haut so st�ren, da� wir in k�rzester Zeit neben Verbrennungen krebsartige Ver�nderungen in der Haut erleiden w�rden. Wir brauchen uns hier nur die bedauernswerten Albinos ansehen. Alles was ich eben kursorisch angerissen habe, sind keine Hirngespinste. Wir brauchen uns nur einen toten Warmbl�terorganismus ansehen, der nicht mehr in der Lage ist, sich gegen alle diese Einfl�sse zu erwehren. Legen Sie einen toten Warmbl�terorganismus aus im Sommer, so wird er binnen k�rzester Zeit verfaulen, zersetzt werden, Bakterien werden diesen Organismus zerst�ren und seine Individualit�t aufheben und ihn wieder zur�ckf�hren zu den elementaren Bausteinen. Gleiches gilt auch f�r jeden Fremdk�rper, den wir makroskopisch in den K�rper einbringen. Sobald in den K�rper etwas eindringt, was er als nicht sein eigen erkennt, wird er sich durch Narbenbildung gegen die Verletzung wehren und seine Integrit�t wiederherstellen. Wenn er den Fremdk�rper nicht durch Eiterung aus dem K�rper hinausbef�rdern kann - siehe z.B. herauseiternde Splitter - so wird er versuchen, den Fremdk�rper sozusagen zu extraterritorialisieren, indem er ihn mit einer Bindegewebsschicht umzieht. Eine Bindegewebsschicht, die nach fester Narbenbildung frei von Blutgef��en sozusagen einen unbelebten Sack um den Fremdk�rper bilden. So ist er dann den Eindringling zwar nicht losgeworden, aber er hat es geschafft, ihn aus den belebten Stoffwechselvorg�ngen seines K�rpers auszuschlie�en. �bertragen Sie dies nun einmal auf ein k�nstliches H�ftimplantat. Der eingebrachte Fremdk�rper ist sowohl, wie wir oben angesprochen haben, von seiner Legierung her nicht stabil, er hat bez�glich seiner Elastizit�t nicht die Eigenschaft von Knochen, er ist h�ufig sogar am biologisch falschen Ort eingebracht. Z. B. das H�ftimplantat wird in den Markraum des Oberschenkelknochens eingebracht, einem Ort, in dem der K�rper sonst keine feste Strukturen vorfindet. Der Stahl besitzt eine andere spezifische Temperatur, eine andere Elastizit�t und erscheint dem menschlichen Mechanismus durch korrosive Oberfl�chenabsonderungen als unbiologisch, evtl. sogar toxisch. Unterliegt der Fremdk�rper, wie im Falle des H�ftgelenkimplantates, noch ganz erheblichen mechanisch/physikalischen Einfl�ssen, so wird der K�rper vor allen Dingen im Bereich von Spitzenspannungen diese als unphysiologisch, d.h. unbiologisch empfinden, und wird sich dieser Spitzenbelastung entziehen. Ziehen wir die Bilanz des oben geschilderten Ph�nomens, so m��ten wir resignieren und feststellen, es ist nicht m�glich, in den menschlichen K�rper etwas einzubringen, was von Natur nicht vorgesehen ist. Der K�rper wird es in jedem Fall absto�en. Dieses Naturgesetz ist und bleibt bestehen und stellt die Problematik bei jeglicher Endoprothetik dar. Die einzige L�sung, die wir hierf�r haben, kann nur die sein, da� wir die Biologie akzeptieren und uns bem�hen, zwischen dem im gegebenen Fall erforderlichen Implantat auf der einen Seite, und dem nat�rlichen Organismus auf der anderen Seite, einen m�glichst optimalen Kompromi� auf h�chstem Niveau zu finden. Es kann nicht unser Bestreben sein, und w�rde auch unweigerlich ein Scheitern bedeuten, die Natur zu ver�ndern, bzw. zu �berlisten, sondern es mu� unser Bestreben sein, unser Implantat an die Gegebenheiten der Natur m�glichst optimal anzupassen. Dies bedeutet im Bereich der Materialwissenschaften, wir m�ssen ein Implantat finden, da� bei aller oben angesprochener Problematik m�glichst stabil ist, d.h. m�glichst biokompatibel. Nicht nur auf der Ebene der Korrosion, sondern auch der Elastizit�t, der spezifischen Temperatur und aller uns sonst zug�nglichen physikalischen Daten. Dar�ber hinaus m�ssen wir dem Implantat ein Design geben und wir m�ssen das Implantat in der Form plazieren, da� wir uns in das nat�rlich vorgegebene Bewegungsmuster und den Belastungsflu� harmonisch einf�gen. Wann immer wir dem K�rper etwas aufzuzwingen versuchen, werden wir scheitern. Die bisherige Philosophie der k�nstlichen Gelenkimplantate ist dem oben geschilderten Primat gefolgt. Bez�glich der Materialkunde wurden hervorragende Erfolge erzielt. Auf dem Gebiet der Oberfl�chenbeschaffenheit von Gleitpaarung, der sogenannten Trippologie, konnte unter anderem z. B. durch die Einf�hrung von Keramik sehr gro�e Erfolge erzielt werden. Kunststoffen, wo sie bis zum heutigen Tag teilweise noch erforderlich sind, wurden verbessert. Zum �berwiegenden Teil konnten sie gerade im Bereich der H�ftendoprothetik verlassen werden und durch die biologisch wesentlich vertr�glichere trippologisch bessere Keramik ersetzt werden. Ein bis zum heutigen Tag nicht optimal gel�stes Problem stellt zum einen das ideale Design des Implantates dar. Hinweis hierf�r mag sein, da� allein in Deutschland �ber 150 verschiedene Designvarianten f�r H�ftimplantate im Einsatz sind, und das bis zum heutigen Tag noch nicht optimal gel�ste Verankerungsproblem des Implantates, da� wohl letztendlich auch nie optimal vor dem Hintergrund des oben gesagten l�sbar sein wird. Es war das Bestreben erfahrener Operateure auf dem Gebiet des Endoprothetik bei der zementfreien Verankerung von Implantaten, eine m�glichst gro�fl�chige, kraftfl�ssige und trajektorengerechte, d. h. im Sinne der Kraftlinien optimal eingebrachte Verankerung eines Implantates herbeizuf�hren. Hierbei ergab sich jedoch ein zwangsl�ufiger Qualit�tssprung. Das wir heute in einem Zeitalter der Informationen leben, ist eine Binsenweisheit. Selbstverst�ndlich hat diese Informationsgewinnung auch in der Medizin fr�hzeitig und sehr umfangreich Einzug gehalten. Wir sind heute in der Lage durch computertomographische Schichtaufnahmen des K�rpers sehr differenzierte und detaillierte Informationen �ber das Bauprinzip des menschlichen Organismus zu gewinnen, auch im Bereich des Skeletts. Die hierdurch sehr pr�zise, in 3 D- Darstellung reproduzierbaren Daten erlauben uns, sowohl die bestehenden angeborenen, oder durch Verschlei� entstandene Fehlstellungen und Fehlformgebungen im Bereich von einem Gelenk zu erkennen, die nicht selten zum fr�hzeitigen Verschlei� des Gelenkes und damit der Notwendigkeit eines k�nstlichen Gelenkersatzes gef�hrt haben. Die gro�e Problematik besteht jedoch darin, diese Information dann intraoperativ im Sinne einer optimalen Gelenkimplantation umzusetzen. Man geht heute davon aus, da� nur etwa 30 . 40 % der pr�operativ m�glichen zu gewinnenden Informationen intraoperativ umgesetzt werden k�nnen. Das liegt daran, da� eine Operation trotz aller technischen Verbesserungen vom Grundsatz her immer noch eine rein handwerkliche Umsetzung durch den Operateur darstellt. Da nach pers�nlicher Einstellung zur Medizin mag nun bei dem einen oder anderen eine gewisse H�me bez�glich der manuellen F�higkeit oder Unf�higkeit von Operateuren aufkommen. Um dem entgegenzutreten, m�chte ich Ihnen deutlich machen, da� gerade im Respekt vor dem K�rper, der biologischen Substanz und der Notwendigkeit, biologische Strukturen m�glichst wenig durch den operativen Eingriff zu st�ren, es eben nicht m�glich ist, einen menschlichen Oberschenkelknochen oder ein H�ftgelenk wie ein Werkst�ck auf der Werkbank zu exponieren. Gerade vor dem Hintergrund der in letzter Zeit mit dem Schlagwort der minimal- invasiven Chirurgie belegten Maxime, eine Forderung, der sich knochenchirurgisch t�tige �rzte schon immer verpflichtet gesehen haben, um die Funktionst�chtigkeit eines menschlichen Organismus zu erhalten, ist es notwendig durch immer kleinere Zug�nge nur einen sehr indirekten Zugang zum Operationsgebiet zu schaffen. Dies bedeutet aber, da� die menschliche Hand und das handwerkliche Vorgehen an Grenzen sto�en, die es nicht erm�glichen, z. B. bei einem im Oberschenkel verankerten Implantat �ber eine L�nge von 15 - 20 cm im Oberschenkelschaft eine Pr�zisionsfr�sung durchzuf�hren, zur Aufnahme eines dreidimensionalen K�rpers, eben des Implantates. Hier kann nun unseres Erachtens durch den Einsatz von Robotertechnik eine deutliche Verbesserung geschaffen werden. Das vorgestellte System CASPAR ist unseres Erachtens im Einsatzgebiet in hervorragender Weise geeignet, dies bisherige L�cke zwischen den pr�operativ gewonnenen Daten und der intraoperativ m�glichen Umsetzung zu schlie�en. Es beinhaltet zum einen eine hervorragende dreidimensionale Planungsstation, die es uns erm�glicht, durch eine computertomographische R�ntgenuntersuchung eine 3 D- Darstellung es gesamten H�ftgelenkes auf dem PC dem Operateur zur Verf�gung zu stellen. Die Strahlenbelastung sind hierbei f�r den Patienten gering, letztendlich nicht wesentlich h�her wie eine bisherige konventionelle R�ntgenaufnahme in 2 Ebenen. Es kann dann ohne Bel�stigung des Patienten, ohne jegliche Gef�hrdung und ohne jegliche Zeitdruck auf dem PC in dreidimensionaler Darstellung die optimale Implantatlage, Implantatgr��e und auch das entsprechende Implantat ausgew�hlt werden. Wie bereits angesprochen, k�nnen angeborene oder erworbene Fehlstellungen, die zum Verschlei� des Gelenkes gef�hrt haben, nach wissenschaftlichen Kriterien ausgeglichen und korrigiert werden. Die so gewonnene optimale Implantatposition stellt f�r den Operateur an sich schon einen enormen Informationsgewinn und eine Schulung dar, so da� selbst sie f�r sich genommen schon geeignet ist, eine erhebliche Verbesserung im Bereich der Implantologie herbeizuf�hren. Der 2. Partner, der intraoperativ eingesetzte Roboter, ist die logische Weiterf�hrung und Konsequenz. Er erm�glicht ohne Informations- und Qualit�tsverlust die direkte Umsetzung des pr�operativen Planes. Bei konventionell durchgef�hrter Operationstechnik, die weiter bestehen bleibt, und bei der der Operateur zu jedem Zeitpunkt klar das Operationsgeschehen bestimmt, wird der handwerkliche Schritt der Schaftpr�paration also das handwerkliche Zurichten des Oberschenkelschaftes zur Aufnahme des k�nstlichen H�ftimplantates durch den intraoperativen Einsatz des Roboters �bernommen. Die sonst handwerklich durchgef�hrte Fr�sung, die zu einem Oberfl�chenkontakt von 30 - 40 % f�hrt, kann nun vom Roboter, wie pr�operativ geplant, vorgenommen werden. Das Implantatbett wird mit einer Genauigkeitstoleranz von 0,1 mm gefr�st. Ein Oberfl�chenkontakt von �ber 90 % wird erzielt. Dies bedeutet, da� neben der Optimierung der Position eine nahezu Verdreifachung des Oberfl�chenkontaktes erzielt wird und dabei eine Vermeidung von Spitzenbelastungen, die als unphysiologisch empfunden werden. Entgegen einer meist unbegr�ndeten Bef�rchtung, wird durch den Einsatz des Roboters die Operation nicht zu einer entmenschten Apparateoperation, ganz im Gegenteil, der Operateur wird in die Lage gesetzt, durch Hightech- Diagnostik sich sehr individuell mit den Bedingungen des Patienten auseinanderzusetzen, die Operation optimal auf die individuellen Bedingungen des Patienten abzustimmen uns so bei voller Verantwortung in dessen, den Roboter gezielt in den Bereichen einzusetzen, dank intelligenter Vorplanung robotergesteuerter mechanischer Einsatz pr�ziser ist, als handwerkliche Arbeit. Die gesamte pr�operative Diagnostik, pr�operative computerassistierte Planung und der intraoperative Robotereinsatz haben die Kommunikation zwischen Arzt und Individuum intensiviert und auf ein h�heres intellektuelles Niveau gehoben, um die biologischen Belange des Organismus bessert beachten zu k�nnen, im Interesse einer besseren, l�ngeren Implantatefunktion. Der Roboter f�hrt weder von den Intention noch von der realen Operationssituation zu keinem Moment ein Eigenleben. Vor diesem Hintergrund haben wir es auch f�r gerechtfertigt gehalten, einen Roboter am Menschen einzusetzen, gleich wenn vom industriellen Einsatz des Roboters die enge Kooperation von Mensch und Roboter nicht vorgesehen ist, ja sogar durch Vorschriften verboten wird. Im Bewu�tsein der hohen Verantwortung, die damit verbunden ist, Roboter und Mensch sowohl in der Beziehung Roboter und Operateur, wie auch in der Beziehung Roboter und Patient wirksam werden zu lassen, wurde h�chstes technisches Know-how eingesetzt, um jegliche erdenkliche Sicherheit zu schaffen. Ich habe betont darauf verzichtet, Ihnen Operationsszenarien zu schildern, auch wenn diese uns allen je nach psychischer Konstitution positiv, unheimlich oder absto�end, meist emotional sehr nahe gehen. Der t�gliche Alltag, der uns auch als Operateure gelehrt hat, den Roboter als eine dienstbare technische Einrichtung in unserer Operationsplanung mit einzubauen, ist letztendlich fachliches Know-how des Operateurs, mit dem er allenfalls kokettieren kann. Mir war es wichtig Ihnen darzulegen, warum auch am Ende des 2. Jahrtausends, zu einem Zeitpunkt vermeintlich h�chster technischer Entwicklung, es noch gro�e Probleme bereitet, ein einfaches Implantat auch Dauer und Nutzen des Implantatetr�gers zu verankern, und warum wir mit dem Roboter unseres Erachtens zwar einen betr�chtlichen Schritt weitergekommen sind, letztendlich doch nie am Ende einer Entwicklung stehen, da sie bedeuten w�rde, da� wir eine jahrmillionendauernde Sch�pfung binnen weniger Wochen und Stunden �rztlicher Behandlung, nachempfinden und imitieren m��ten ... 1208 Erste klinische Daten zum CAS-System CASPAR vorgelegt (Erlangen) Erstmals werden jetzt klinische Ergebnisse des Einsatzes des computergest�tzten Operationsplanungs- und Robotersystems CASPAR vorgelegt. Die Operationen mit CASPAR wurden unter Leitung von Prof. Dr. F.F. Hennig an der Unfallchirurgie der Universit�t Erlangen durchgef�hrt. In einem Interview berichtete Prof. Hennig �ber die bisherigen Resultate des CASPAR-Einsatzes im Rahmen der H�ftendoprothetik. gesundheit-online.de: Prof. Hennig, welchen Sinn resp. welche potentiellen Vorteile sehen Sie in der computergest�tzten Operationsplanung und der Roboter-Unterst�tzung bei realen Operationen in der orthop�dischen Endoprothetik? Prof. Hennig: Sie sprechen die beiden Systeme an. Beide bedeuten eine Gewinn bez�glich pr�operativer Planung und pr�ziser Operationsdurchf�hrung. Die computergest�tzte Operationsplanung erlaubt nach Durchf�hren einer computertomographischen Untersuchung der Oberschenkelbeckenregion die dreidimensionale Implantation eines ausgew�hlten H�ftschaftimplantates in den individuellen Knochen des Patienten. Hierbei k�nnen sowohl die jeweiligen Rotationsstellung des Schenkelhalses, wie auch die individuelle Dimensionierung des Oberschenkelschaftes ber�cksichtigt werden. Durch das Aufl�sen in zahlreiche Querschnittsbilder kann der Sitz des Implantates �ber seine gesamte L�nge r�umlich kontrolliert werden. Die exakte Gr��enauswahl und Positionierung des Schaftimplantates ist somit m�glich, in einer Form wie es intraoperativ in dieser Pr�zision von Hand nicht durchgef�hrt werden kann, da selbstverst�ndlich nicht der gesamte Oberschenkelknochen freigelegt werden kann. Die roboterunterst�tzte Implantation des Schaftes im Operationssaal erm�glicht nun die pr�operativ gewonnenen Erkenntnisse und die exakte Operationsplanung im vollen Umfang umzusetzen. Selbstverst�ndlich haben wir auch fr�her eine pr�operative Planung durchgef�hrt, dies jedoch nur am zweidimensionalen Bild in 2 Ebenen. Dar�ber hinaus ergab sich die Schwierigkeit, die pr�operative Planung in allen Details exakt intraoperativ handwerklich umzusetzen. gesundheit-online.de: Welche wesentlichen Fehler der H�ft- und Knieendoprothetik k�nnen - potentiell - mit CAS-Systemen und computergesteuerten Operationsroboter vermeidbar sein? Prof. Hennig: Die computergest�tzte Operationsplanung und die roboterunterst�tzte Operationsdurchf�hrung erm�glicht eine standardisierte Implantatverankerung. F�r den Operateur durch konservative R�ntgenaufnahmen, genau so wenig wie durch intraoperative Inspektion ersichtliche, individuelle Form und Stellungsvarianten der jeweiligen Knochen k�nnen exakt ber�cksichtigt, ggf. ausgeglichen werden. gesundheit-online.de: Die Operationsplanung beim CASPAR-System wird nach operativem Einsetzen der Referenzstifte und der Erstellung einer Serie von CT- Bildern am Computer durchgef�hrt. Kann eines Tages auf diese zus�tzliche operative Belastung der Patienten verzichtet werden, d.h. sind z.B. ber�hrungslose Registrierungssysteme in Entwicklung? Prof. Hennig: Die exakte Lageerfassung des Knochens, der das Implantat aufnehmen soll, ist eine alles entscheidende Voraussetzung f�r eine korrekte Implantation. Wir m�ssen uns vor Augen f�hren, da� wir hier �ber Toleranzen von 0,1 mm sprechen. V�llig kontaktfreie Form- und Lageerkennungssysteme k�nnen mit den pr�operativ gewonnen computertomographischen Bildern heute noch nicht mit ausreichender Sicherheit deckungsgleich gebracht werden. Das dies in der Zukunft einmal m�glich ist, ist durchaus vorstellbar. gesundheit-online.de: Stellt das pr�operativ notwendige CT eine zus�tzliche Belastung gegen�ber der herk�mmlichen pr�operativen Radiologie dar? In welchem Umfang sind intraoperative Durchleuchtungen notwendig? Wenn ja, in welcher Relation steht eine solche zus�tzliche Strahlenbelastung zu dem zu erwarteten Zugewinn der Operation? Prof. Hennig: Die computertomographische Untersuchung stellt f�r die jeweils betroffene Gewebezelle keine hohe Strahlenbelastung dar. Gerade die Schichttechnik vermeidet die Summationsstrahlenbelastung von ganzen Gewebsschichten und ist somit keine wesentliche Strahlenbelastung f�r den Patienten. Die Strahlenbelastung kann in etwa mit der Belastung durch Strahlen w�hrend einer Flugfernreise verglichen werden. gesundheit-online.de: Im Rahmen der pr�operativen Planungsphase k�nnen bereits "digitale Abbilder" der sp�ter verwendeten Prothesen in die 3D-Simulation eingebaut werden. Wieviel solcher Datens�tze, d.h. Produktinformationen, verwenden Sie in Ihrer Klinik? Fordert ein so ausgefeiltes Planungsinstrument wie die CASPAR-Software nicht geradezu die Herstellung individuell gefertigter Prothesen, um die Ergebnisse noch weiter zu optimieren? Prof. Hennig: Wenn wir uns vor Augen halten, da� die Oberfl�che einer jeden Prothese berechnet wird, die daraus ermittelte Fr�sbahn durch mehrere Laborversuche �berpr�ft wird, und erst dann beim Menschen zum Einsatz kommt, so halte ich es heute noch f�r weitaus sicherer, mit kalibrierten konvektionierten Implantanten zu arbeiten. Hinter diesen Implantaten steht auf der Fertigungsseite eine hohe Produktionssicherheit, die durch intensive werkstoffwissenschaftliche �berpr�fungen gew�hrleistet wird, auf der Seite der Software und Robotersteuerung jeweils eine ausf�hrliche Testphase bevor das Robotersystem am Patienten zum Einsatz kommt. Eine individuell gefertigte Prothese w�rde weder im Bereich der Fertigung, noch im Bereich der Robotersteuerung, diese hohe Sicherheitsgarantie bieten. gesundheit-online.de: Wie genau stimmte die pr�operative Simulation bei CASPAR mit der intraoperativen erzielten Genauigkeit der Roboteraktivit�t �berein? Prof. Hennig: Die mit dem Roboter erzielte Implantatverankerung entsprach in allen F�llen vor dem Hintergrund postoperativer konventioneller R�ntgendiagnostik im vollen Umfang der Planung. gesundheit-online.de: Welche Genauigkeit der gefr�sten Implantatsch�fte konnten Sie bei Ihren realen Eins�tzen mit CASPAR im Vergleich zur manuellen Femuraush�hlung erreichen? Haben Sie zementiert oder nicht- zementierte Prothesen eingesetzt? Prof. Hennig: Wie bereits oben erw�hnt, kommt der Roboter bei uns nur zum Einsatz, bei der zementfreien Implantation. Die Pa�genauigkeit des Implantatlagers - nat�rlich �berpr�ft unter Laborbedingungen - war �ber 90 % Oberfl�chenkontakt. Dar�ber hinaus zeigte die Knochenoberfl�che des Implantatlagers eine Glatte Schnittfl�che ohne Oberfl�chenzerst�rung oder Quetschungen. Die manuelle Implantation erreichte diese Oberfl�chenb�ndigkeit nicht einmal zur H�lfte. Dar�ber hinaus weist die Knochenoberfl�che des Schaftlagers erhebliche Knochenb�lkchenzerst�rungen und Quetschungen auf, da bei manueller Verankerung mit dem sogenannten press-fit gearbeitet wird, d.h. unterma�iger Fr�sung mit dann eingepre�ter Verankerung des Implantates. gesundheit-online.de: Gab es unerwartete Roboteraktivit�ten? Prof. Hennig: Unerwartete Roboteraktivit�ten sind in keinem Fall eingetreten und k�nnen auch nicht eintreten, da jeder Verfahrensschritt mehrfach redundant �berpr�ft wird, dar�ber hinaus alle 32 Millisekunden eine �berpr�fung des Systems mit den zu Grunde liegenden Daten erfolgt. Sicherheitsabschaltungen des Roboters kamen vor. Das System konnte dann jedoch intraoperativ mit einer Verz�gerung von ca. 10 Minuten wieder hochgefahren werden, unter Wahrung s�mtlicher Sicherheitsvorkehrungen, so da� eine Fortf�hrung der Fr�sarbeit exakt am Punkt des Ausstiegs durchgef�hrt werden konnten. gesundheit-online.de: Sind Sie - summa summarum - mit den bisherigen Ergebnissen des CASPAR-Einsatzes zufrieden? Prof. Hennig: Das r�ntgenologisch erzielte Operationsergebnis hat uns in jedem Fall voll �berzeugt. Nach den ersten 2 postoperativen Tagen zeigten alle Patienten eine deutlich geringere Schmerzbelastung, demzufolge eine gr��ere Bewegungsbereitschaft und Bewegungsf�higkeit im Gelenk. Alle Patienten konnten im Vergleich zur Handoperation in deutlich mobilerem Zustand in die Rehabilitation �bergeben werden. gesundheit-online.de: Sind CAS-Systeme durch unser derzeitiges Gesundheitswesen eigentlich finanzierbar, besonders in Hinsicht darauf, da� erst in 10-15 Jahren Genaueres �ber das qualitative Kosten-Nutzen-Verh�ltnis bekannt sein wird? Prof. Hennig: Vor dem Hintergrund der Fallpauschale in der Endoprothetik mu� die Frage, ob ein Robotersystem bezahlbar ist, grunds�tzlich bejaht werden. Da jedoch die Fallpauschale die durchaus als ein positives marktwirtschaftliches Instrument angesprochen werden kann, durch dirigistische planwirtschaftliche Vorgaben der Krankenkassen bez�glich der Liegedauer wieder in ihre Leistungsf�higkeit und Betriebswirtschaftlichkeit erheblich eingeschr�nkt wird, ergeben sich vor dem Hintergrund der nun neuerlich bestehenden Bestimmung doch Probleme, dieses f�r den Patienten so notwendige System in der Fallpauschale unterzubringen. Prof. Hennig, vielen Dank f�r dieses Gespr�ch! Texte: Prof. Dr. med. Hennig S�mtliches Bild: Archiv Universit�t Erlangen-N�rnberg Internet:www.uni-erlangen.de/docs/FAUWWW/Fakultaeten/Fakultaetenhome.html |
MedizInfo� �1998