| Insulin | |
| Inhaltsübersicht: Produktion Freisetzung Wirkung Gegenspieler |
| Top Produktion |
|||
| Hormone regulieren den Blutzuckerspiegel | Der
Stoffwechsel der Kohlenhydrate ist ein komplexer Vorgang,
der über Hormone gesteuert wird. Diese Hormone werden in der Bauchspeicheldrüse gebildet. Es sind Insulin, Glukagon
und Somatostatin sowie pankreatisches Polypeptid. Bei Diabetes spielt vor allem das Insulin eine entscheidende Rolle, weil
es das einzige Hormon ist, das den Blutzuckerspiegel senken kann.
|
||
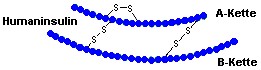
| Insulin besteht aus 51 Aminosäuren, die in zwei Ketten angeordnet sind | Insulin
ist eine Eiweißverbindung. Eiweiße setzen sich aus Aminosäuren zusammen, von denen es
25 verschiedene gibt. Beim Insulin sind die Aminosäuren zu langen Ketten verbunden, die
eine typische Gestalt haben. Insulin besteht aus zwei Ketten:
Verknüpft sind diese beiden Ketten mit Hilfe von Schwefelbrücken.
|
||
| Bei der Insulinbildung entsteht in der Vorstufe das C-Peptid | Zunächst
wird in den B-Zellen der Langerhans-Inseln das
Proinsulin gebildet. Es ist eine Vorstufe des Insulins und sieht auch etwas anders aus. Es
besitzt nämlich, zusätzlich zur A-Kette und B-Kette, noch eine dritte Aminosäurekette,
die C-Peptid genannt wird. Das C-Peptid sorgt für den richtigen Aufbau des Insulins und
für die Bildung der Schwefelbrücken. Ist alles fertig, dann wird das C-Peptid
abgespalten, und das Insulin kann aktiv werden.
|
||
| Zur Bestimmung der produzierten Insulinmenge ist das C-Peptid von entscheidender Bedeutung | Wenn
man die Aktivität der Bauchspeicheldrüse zur Bildung von Insulin messen will, ist das
C-Peptid eine große Hilfe. Es lässt sich noch nach Stunden im Blut einfach und sicher
feststellen. Man braucht bloß die Konzentration des C-Peptids im Blut messen. Dann kann
man sich die Menge des gebildeten Insulins ausrechnen. Für Diabetiker, die mit Insulin
behandelt werden, ist das sehr wichtig. Die normale Insulinproduktion liegt bei ungefähr
2 Gramm pro Tag.
|
| Top Freisetzung |
|
| Insulin wird auf zwei Arten in den Blutkreislauf eingeführt | Wenn
ein Mensch Nahrung zu sich nimmt, reagieren die B-Zellen auf zwei verschiedene Weisen. Als
erstes wird, sobald der Magen Verdauungsbewegungen macht, aus einer "stillen"
Reserve direkt Insulin in den Blutkreislauf abgegeben. Diese Reserve ist in winzigen
kleinen Körnchen in den B-Zellen gespeichert. Das reicht aber natürlich nicht aus.
Deshalb beginnen die B-Zellen gleichzeitig mit der Produktion von Insulin. Das wird dann
langsam und gleichmäßig in den Blutkreislauf abgegeben.
|
| Das freigesetzte Insulin gelangt über die Pfortader in die Leber und beginnt dort mit seiner spezifischen Arbeit | Als
erstes gelangt das Insulin über die
Pfortader in die Leber. Die Leber verbraucht
ungefähr die Hälfte des Insulins. Das liegt daran, dass sie für den Kohlenhydratstoffwechsel eine wichtige Rolle spielt und einen
Teil der Glukose speichert. Der Rest des Insulins verteilt sich über den Blutkreislauf
auf die Zellen von Muskel- und Fettgewebe. Insulin hat die Funktion, die Zuführung von
Glukose in die Zellen zu beschleunigen. Auf diese Weise senkt es den Glukosespiegel im
Blut. Um diese Aufgabe zu erfüllen, verbindet sich das Insulin mit speziellen Rezeptoren
an den Zellen, den Insulinrezeptoren. Dadurch wird sozusagen eine "Tür in der
Zellmembran aufgeschlossen", durch die die Glukose in die Zelle gelangt.
|
| Top Wirkung |
|
| Insulinsensitive Organe können Glukose nur mit Hilfe des Insulins speichern | Insulin
hat im Körper vielfältige Wirkungen. Fettgewebe, Muskulatur und Leber sind bei der
Aufnahme und Verwertung von Glukose auf die Mithilfe von Insulin angewiesen. Es regt den
Transport in das Zellinnere an, indem es bestimmte Strukturen in der Zellwand zur Aufnahme
der Glukose aktiviert. Diese Organe werden deshalb auch oft "insulinsensitive"
Organe genannt.
|
| Im gesamten Körper sorgen die unterschiedlichen Prozesse, die durch das Insulin angeregt werden, dafür, dass Glukose in die Speicher gelangt und so der Blutzuckerspiegel gesenkt wird |
|
| Top Gegenspieler |
|
| Glukagon ist der wichtigste Gegenspieler des Insulins | Wichtigster
Gegenspieler für das Insulin ist das Glukagon. Glukagon ist ebenfalls ein Hormon, das in
den A-Zellen der Langerhans-Inseln in der
Bauchspeicheldrüse gebildet wird. Um den Blutzuckerspiegel anzuheben, sind zwei
Hauptwirkungen des Glukagons von Bedeutung:
|
| Auf
diese Weise wirkt Glukagon genau entgegengesetzt zu Insulin, das die Speicherung der
Glukose bewirkt. Glukagon sorgt für die Freisetzung der Glukose.
|
|
| Adrenalin regt in Sekundenschnelle die Rückführung von Glykogen in Glukose an | Ein
weiterer Gegenspieler des Insulins ist das
Hormon Adrenalin. Es wird im
Nebennierenmark
gebildet. Adrenalin fördert die Umwandlung von Glykogen in Glukose und sorgt so für den
Abbau der Glukosespeicher. Es hat außerdem die Aufgabe, die Bildung von freien
Fettsäuren in den Fettzellen anzuregen. Adrenalin ist auch als Stresshormon
bekannt, weil es in Sekunden die Herz-Kreislauf-Funktion, Nerven und Gehirn in
Alarmzustand versetzen kann.
|
| Cortison wirkt langsamer | Das in der Nebennierenrinde produzierte Hormon Kortison ist ebenfalls ein Gegenspieler des Insulins. Im Prinzip wirkt es genau wie das Adrenalin auf den Kohlenhydratstoffwechsel ein. Es ist dabei aber wesentlich langsamer. So gesehen wirkt es dem Stress entgegen. Kortison wirkt im ganzen Körper entzündungshemmend. |
| Zur Übersicht: Physiologie: Stoffwechsel und Insulin |