|
|
Hyperaldosteronismus
|
|
|
|
|
|
Differenzierung
|
Aldosteron reguliert den Elektrolyt- und Wasserhaushalt des Körpers
|
Als
Hyperaldosteronismus bezeichnet man eine vermehrte Bildung des Mineralokortikoids Aldosteron.
Aldosteron wird in der Nebennierenrinde gebildet und wirkt vor allem auf die Niere. Es
reguliert den Elektrolyt- und Wasserhaushalt im Körper. Die Steuerung der
Aldosteronausschüttung unterliegt nicht dem Hypothalamus-Hypophysen-System,
sondern dem Renin- Angiotensin-
Aldosteron- Mechanismus. Dieser Mechanismus reguliert den Natriumhaushalt, die
Nierendurchblutung und dient der Erhaltung des Blutdruck.
|
Primäre Form: Ursache im Bereich der Nebennieren
|
Man
unterscheidet den primären (adrenalen) und den sekundären (extraadrenalen)
Hyperaldosteronismus. Der primäre Hyperaldosteronismus entsteht durch eine gesteigerte
Aldosteronausschüttung, die auf krankhaft veränderte Nebennieren zurückgeführt wird.
Dabei wird als Folge der vermehrten Aldosteronausschüttung die Produktion von Renin
gehemmt. Diese Erkrankung wird auch Conn-Syndrom genannt. Der primäre
Hyperaldosteronismus charakterisieren sich neben der erhöhten Aldosteronproduktion in der
Regel durch eine Hypokaliämie (zu wenig Kalium) und, in etwa einem Drittel der Fälle,
durch eine Hypernatriämie (zu viel Natrium).
|
Sekundäre Form: Ursachen außerhalb der Nebennieren
|
Der
sekundäre Hyperaldosteronismus wird auf Ursachen zurückgeführt, die außerhalb der
Nebennieren liegen. Deshalb wird diese Form auch als extraadrenal bezeichnet. Sie ist
durch eine pathologisch gesteigerte Aktivität von Renin charakterisiert.
|
|
Primärer Hyperaldosteronismus: Ursachen
|
Häufigste Ursache Hyperplasie
|
Häufigste Ursache des
primären Hyperaldosteronismus mit ca. 60
Prozent ist eine Hyperplasie der Aldosteron produzierenden Schicht der
Nebennierenrinde. Hyperplasie bedeutet allgemein eine Größenzunahme. Die
Hyperplasie beim primären Hyperaldosteronismus ist selten nur auf einer
Seite zu finden. Meistens tritt sie beidseitig auf. Die Größenzunahme
geschieht ohne erkennbaren Grund . Man nennt das auch idiopathische
bilaterale Hyperplasie. Die Hyperplasie unterscheidet man in folgende
Formen:
- diffuse Hyperplasie
- diffus-knotige Hyperplasie
- rein knotige Hyperplasie
|
Adenom als Ursache
|
Ein einseitiges Adenom (gutartige Geschwulst) der
Nebennierenrinde ist die Ursache bei etwa 40 Prozent der Fälle. Meistens ist
das Adenom nicht größer als 1 bis 2 cm und wiegt nicht mehr als 5 Gramm. Nur
in seltenen Fällen findet sich auf beiden Seiten ein Adenom. |
Ein vererbter Defekt als Ursache ist eine echte Rarität
|
In
extrem seltenen Fällen ist der primäre Hyperaldosteronismus auf einen vererbten Defekt
zurückzuführen. Dieser Defekt führt zu einer Hemmung von Dexamethason, einem Glukokortikoid. Die Hemmung führt
zu einer erhöhten Ausschüttung von CRH und ACTH. Dadurch kommt es vermutlich zu einer
beidseitigen Hyperplasie mit der Folge, dass zu viel Aldosteron produziert wird. |
Karzinome
können Aldosteron produzieren
|
Selten,
bei weniger als 1 Prozent der Betroffenen, ist der primäre Hyperaldosteronismus auf ein
Nebennierenrindenkarzinom zurückzuführen, das Aldosteron produziert. Solche Karzinome
können, neben Aldosteron, auch noch andere Mineralokortikoide produzieren.
|
Bluthochdruck
|
Der primäre Hyperaldosteronismus ist nach neueren
Studien eine der häufigsten Ursachen bei arteriellem
Bluthochdruck. Bei etwa 5
bis 12 Prozent der Menschen, die unter Bluthochdruck leiden, ist der primäre
Hyperaldosteronismus die Ursache, in Deutschland sind das schätzungsweise
1,2 Millionen Menschen. Entsprechend häufig sind blutdruckbedingte Folgen
des Herz-Kreislaufsystems darauf zurückzuführen.
|
|
Primärer Hyperaldosteronismus: Symptome
|
Bluthochdruck und Kaliummangel
|
Die
Leitsymptome sind Bluthochdruck und
Hypokaliämie. Der
Kaliummangel wirkt sich auf die Muskulatur, die Nieren und die Nerven aus. Das kann zu
verschiedenen Symptomen führen wie:
- Muskelschwäche
- Kraftlosigkeit
- Müdigkeit
- Muskelkrämpfe
- Parästhesie (Missempfindungen der Haut, z. B. Kribbeln)
- wechselnde Lähmungserscheinungen (selten)
- verstärkte Harnproduktion
- übermäßige Harnausscheidung
- gesteigertes Durstgefühl
- Hypernatriämie (zuviel Natrium im Blut)
|
Bluthochdruck als einziges Symptom
|
Neben diesen klassischen Symptomen wird sogar noch
häufiger ein Krankheitsbild beobachtet, bei dem der Kaliumspiegel im Blut im
Normbereich liegt. In diesen Fällen zeigt nur der Bluthochdruck die
Erkrankung an.
|
|
Diagnostik
|
|
|
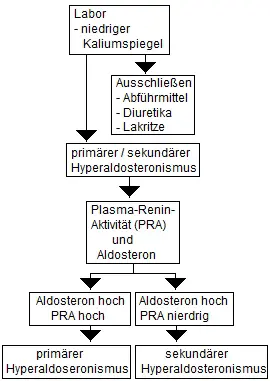
Die Diagnostik zur Abklärung eines primären
Hyperaldosteronismus sollte durchgeführt werden bei:
- Bluthochdruck
mit Kaliummangel
- schwer einstellbarer Bluthochdruck
(trotz Behandlung mit 3 Medikamenten sinkt der Blutdruck nicht unter
140/90 mmHg)
- bei Jugendlichen mit Bluthochdruck
|
|
Wichtige
Labortests zur sicheren Diagnose des Hyperaldosteronismus sind die Bestimmung der Plasma-Aldosteronkonzentration und der Plasma-Renin-Aktivität. Um ein unverfälschtes
Ergebnis zu erhalten, muss der Arzt vorher mit dem Betroffenen ein umfassendes Gespräch
führen. Viele Substanzen verfälschen die Labortest. Zu ihnen gehören harntreibende
Medikamente (Diuretika), Abführmittel (Laxanzien) und Lakritze, das in seiner Struktur
dem Aldosteron ähnlich ist. Wenn möglich sollten 2 bis 3 Wochen vor den Labortests keine
Diuretika eingenommen werden. Bei Spironolacton sollten es sogar 6 bis 8 Wochen sein.
- Ein primärer Hyperaldosteronismus liegt vor, wenn der
Plasma-Aldosteronspiegel erhöht und die Plasma-Reninaktivität vermindert ist.
- Ein sekundärer Hyperaldosteronismus liegt vor, wenn der
Plasma-Aldosteronspiegel und die Plasma-Reninaktivität erhöht sind.
Zur Bestätigung der Diagnose wird meistens
noch ein Kochsalzbelastungstest durchgeführt. |
Bildgebende Verfahren zur Lokalisation eines Adenoms sind notwendig
|
Liegt
die Diagnose anhand dieser Parameter vor, so muss eine abgeklärt werden, ob die
Erkrankung auf ein Adenom oder eine Hyperplasie zurückzuführen ist. Diese
Unterscheidung ist für die Therapie wichtig. Zur Lokalisation des Nebennierenadenoms wird
die Computertomographie
oder Magnetresonanztomographie
eingesetzt. Die Diagnose der Nebennierenhyperplasie ist allerdings computertomographisch
schwer zustellen. Deshalb ist als zweite Untersuchung die Nebennierenrinden-Szintigraphie
sinnvoll. |
Eine
Phlebographie wird selten eingesetzt
|
Ergeben
die Computertomographie und die Szintigraphie keine übereinstimmenden Ergebnisse, so sind
invasive Lateralisationsmethoden wie die Phlebographie (Aldosteronbestimmung im
Nebennierenvenenblut anhand einer Röntgenaufnahme mittels eines Kontrastmittels)
angezeigt.
|
|
Primärer Hyperaldosteronismus: Therapie
|
Bei
der Hyperplasie wird mit Spironolacton therapiert
|
Ist
die Ursache für den primären Hyperaldosteronismus eine bilaterale Hyperplasie,
müssen die Betroffenen dauerhaft Medikamente einnehmen. Zur
Blutdrucksenkung werden insbesondere Aldosteronantagonisten wie Spironolacton eingesetzt.
Als Alternativen zu Spironolacton können Amilorid oder Triamteren gegeben werden. Oft
wird diese Medikation mit einem Thiaziddiuretikum kombiniert. Die familiär bedingte
Sonderform der Hyperplasie wird mit Dexamethason behandelt. |
Ein
Adenom muss operativ entfernt werden
|
Ist
die Erkrankungsursache ein Adenom, so muss dies operativ entfernt werden. Um die
blutdrucksenkende Wirkung dieser Therapie besser einzuschätzen, werden die Betroffenen
zwei Monate vor der Operation mit Aldosteronantagonisten, z. B. Spironolacton behandelt.
Das Medikament sorgt dafür, dass sich der erhöhte Aldosteronspiegel normalisiert. Sinkt
der Blutdruck unter dieser Medikation, so ist der Operationserfolg wahrscheinlich. Eine
Woche vor der Operation muss dann das Medikament wieder abgesetzt werden.
|
Die Prognose ist positiv
|
Die
Zahlen belegen: In 80 Prozent der Fälle normalisiert sich der Blutdruck und die
Aldosteronwerte innerhalb von Wochen bis Monaten nach der Operation. Zeigt sich keine
Senkung des Blutdrucks durch die probeweise Gabe von Aldosteronantagonisten, so sollte das therapeutische Vorgehen
überdacht werden. Eine Operation in diesem Fall bringt oft nicht den gewünschten Erfolg.
|
|
Sekundärer Hyperaldosteronismus
|
Die sekundäre Form ist eine Folgeerscheinung primärer Erkrankungen
|
Beim
sekundären Hyperaldosteronismus ist die Ursache der vermehrten Produktion von Aldosteron
nicht eine endokrine Störung, sondern eine Stimulation des Renin-Angiotensin-Aldosteron-Systems
durch extraadrenale Faktoren. Verschiedene Erkrankungen kommen dafür in Frage.
|
Die sekundäre Form mit Hypertonie kann verschiedene Ursachen haben
|
Zeigt
sich ein sekundärer Hyperaldosteronismus mit
Hypertonie,
so kommen folgende Ursachen in Frage:
|
Herz, Leber und Nieren können krank sein
|
Zeigt
sich keine Hypertonie und leiden die Betroffenen unter
Ödemen, so können als Grunderkrankung eine
Herzinsuffizienz,
Leberzirrhose oder ein
nephrotisches Syndrom
vorkommen. |
Abführmittel, Durchfall und Erbrechen können als Ursache vor kommen
|
Bei
sekundärem Hyperaldosteronismus ohne Hypertonie und ohne Ödeme können ursächlich sein
z. B.:
- Laxantienabusus
- Durchfall
- Erbrechen
- renale tubuläre Azidose (Übersäuerung bedingt durch
eine angeborene Unfähigkeit der Nieren, freie Wasserstoffionen auszuscheiden, verbunden
mit einer Störung der Rückresorptionsfähigkeit von Bicarbonationen)
- Batter Syndrom (angeborene Funktionsstörung der Nieren)
|
Therapie der Grunderkrankung
|
Die
Therapie des sekundären Hyperaldosteronismus richtet sich nach der Grunderkrankung.
|
|
|
|