|
| |
|
Blutdruckregulation der Nieren
|
|
|
|
Bedeutung
|
Die Nieren kontrollieren die Menge an Flüssigkeit im Körper
|
Die Nieren sind die Zentralstelle der Blutdruckregulation im menschlichen
Körpers. Der Blutdruck hängt engt damit zusammen, wie groß die gesamte Blutmenge ist,
die in den Blutgefäßen zirkuliert. Die Nieren sind dasjenige Organ des Körpers, dass
die Flüssigkeitsmengen reguliert. Das wirkt sich natürlich auch auf das Blutvolumen aus.
|
Der Blutdruck muss sich innerhalb enger Grenzen konstant halten
|
Die Aufrechterhaltung eines bestimmten Blutdruckes ist für das
Funktionieren des menschlichen Organismus von lebenswichtiger Bedeutung. Ist der Blutdruck
zu niedrig, so kann das Blut möglicherweise nicht alle Organe erreichen. Diese werden
dann nicht ausreichend mit Sauerstoff und Nährstoffen versorgt. Die Folge wäre eine
Funktionseinschränkung, Organversagen oder der Tod (beispielsweise bei einem Schock).
Überschreitet der Blutdruck eine bestimmte Grenze, schädigt dies zuerst die Gefäße und
anschließend die Organe selbst (wie beim Schlaganfall).
Der Blutdruck muss deshalb innerhalb enger Grenzen konstant gehalten werden. |
Die Blutmenge und der Durchmesser der Gefäße wirken sich auf den
Blutdruck aus
|
Entscheidenden Einfluss auf den Blutdruck hat zum einen der Durchmesser
der Blutgefäße und zum anderen das Blutvolumen. Stellen Sie sich einen Gartenschlau vor.
Wenn Sie den an der Öffnung zusammendrücken, so wird der Druck höher und Sie können
weiter spritzen. Das gleiche erreichen Sie aber auch, wenn Sie den Wasserhahn mehr
aufdrehen und so mehr Wasser durch den Schlauch fließt. Im Hinblick auf den Blutdruck
bedeutet das: Je kleiner der Durchmesser der Blutgefäße und je größer das im Kreislauf
bewegte Blutvolumen, um so höher ist der Blutdruck. Das gleiche gilt umgekehrt für einen
niedrigen Blutdruck: Je weiter die Blutgefäße und je geringer das Blutvolumen, desto
geringer ist der Blutdruck. Bei der Arteriosklerose
beispielsweise werden die Gefäße durch Ablagerungen verengt. Das ist dann ein Grund für
den Bluthochdruck. |
|
|
|
Gefäßdurchmesser
|
Hormonelle Steuerungssysteme regulieren den Durchmesser der
Blutgefäße.
|
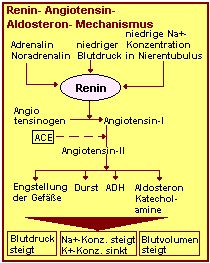
Auf beide Faktoren üben die Nieren entscheidenden Einfluss aus. Zentraler
Steuerungsmechanismus ist der "Renin- Angiotensin- Aldosteron- Mechanismus". In
den Nieren messen spezielle Zellen die Natriumkonzentration in der Tubulusflüssigkeit.
Ist die Konzentration von Natrium zu gering, dann wird das Renin aktiviert. Renin wird in
den Zellen des Juxtaglomerulären Apparates in den Nieren
gebildet. Auch ein zu niedriger Blutdruck und die Hormone Adrenalin und Noradrenalin aus
dem Nebennierenmark
aktivieren das Renin. Renin bewirkt eine vermehrte Bildung von Angiotensin-II.
Angiotensin-II wiederum bewirkt:
Durch diese Kombination steigt der Blutdruck, die Natriumkonzentration des Blutes und
das Blutvolumen. Die Kaliumkonzentration des Blutes sinkt.
|
|
Angiotensin II, das stärkste Hormon, das zu einer Gefäßverengung
führt, steht am Ende einer Hormonkaskade, die in der Niere ihren Anfang nimmt.
Ausgangspunkt ist das Renin.
- Renin wirkt auf einen Stoff ein, der in der Leber hergestellt wird, das Angiotensinogen.
- Aus Angiotensinogen wird unter Einwirkung von Renin das Angiotensin I abgespalten.
- Ein weiterer Stoff, das Enzym Angiotensin-Converting-Enzyme (ACE), spaltet das
Angiotensin I in seine wirksame Form, das Angiotensin II.
Das Enzym Angiotensin-Converting-Enzyme (ACE) ist ein Angriffspunkt bei der Behandlung
von Hypertonie. ACE-Hemmer tun das, was ihr Name
sagt, sie hemmen das Enzym ACE. Das führt dazu, dass nicht so viel wirksames Angiotensin
II hergestellt werden kann und der Blutdruck sinkt.
Zu den Katecholaminen, deren Ausschüttung gefördert wird (siehe Grafik), gehört z.
B. das Adrenalin, das
u.a. auch kurzfristig blutdrucksteigernd wirkt.
|
|
|
|
Blutvolumen
|
Eine ausführliche Darstellung des Natrium-
und Wasserhaushalts sowie Störungen im Stoffwechsel von Elektrolyten finden Sie im
Bereich Stoffwechsel und
Stoffwechselstörungen bei Medizinfo®Endokrinologie.
|
Die Regulation des Blutvolumens ist sehr komplex und wird von vielen
Seiten beeinflusst und stimuliert. Der entscheidende Faktor ist aber die
Natrium-Konzentration im Blut: Natrium-Ionen binden Wasser an sich. Wird Natrium
ausgeschieden, so bedeutet das auch, dass der Körper Wasser verliert. Durch eine
vermehrte Aldosteron-Ausschüttung wird dem entgegengewirkt. Aldosteron fördert die
Rückresorption von Natrium-Ionen aus distalen Tubulus und steigert gleichzeitig die
Kaliumausscheidung. Das Blutvolumen steigt. 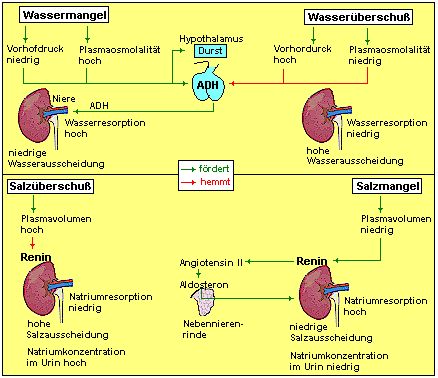
|
Druckrezeptoren am Herzen registrieren eine
Überbeanspruchung.
|
Das ANP (atriales netriuretisches Peptid) bewirkt das Gegenteil. Dieses
Hormon wird von Zellen im Herzen ausgeschüttet,
die über Dehnungsrezeptoren verfügen. Ist nach Ansicht des Herzens zu viel Blutvolumen
im Kreislauf, dann wird es zu sehr gedehnt und damit zu sehr beansprucht. In diesem Fall
wird ANP ausgeschüttet. Es bewirkt eine verminderte Rückresorption von Natrium. Das
bedeutet, es wird mehr Natrium und damit auch mehr Wasser ausgeschieden. Das Blutvolumen
sinkt. |
Die Rückresorption von Wasser wird über das Hormon
Adiuretin reguliert.
|
Das Adiuretin oder
antidiuretisches Hormon (ADH) spielt eine wichtige Rolle bei der Regulierung des
osmotischen Drucks und des Flüssigkeitsvolumens des Körpers hat. ADH fördert die
Rückresorption von Flüssigkeit aus dem distalen Tubulus
und dem Sammelrohr der Nieren in das Blut. Hat jemand z. B. lange Zeit nichts getrunken,
so erhöht sich der osmotische Druck im Blut. Das bedeutet, das die Konzentration der
Blutkörperchen im Blut sich im Verhältnis zur Flüssigkeitskonzentration erhöht hat.
Das Blut ist sozusagen dicker. Durch das Ausschütten von Adiuretin wird nun in der Niere
vermehrt Flüssigkeit aus dem Primärharn zurück in das Blut abgegeben. So erhöht sich
der Flüssigkeitsanteil im Blut und der osmotische Druck sinkt wieder. Die Ausschüttung
von Adiuretin wird ebenfalls durch Angiotensin II gefördert. |
|
Die verschiedenen Regulationsmechanismen greifen ineinander und bedingen
sich gegenseitig. Auf diese Weise unterliegt die Blutdruckregulation einem Kreislauf aus
ständiger Überwachung und Korrektur.
|
| |
|