Geburtsprobleme:
|
Die Ausrichtung erfolgt in der 34. bis 36. Woche |
Die günstigste und häufigste Position des Kindes für die Geburt ist die Kopflage. Diese Ausrichtung des Kindes für die Geburt erfolgt meist in der 34. bis 36. Schwangerschaftswoche. Dabei ist der Kopf des Kindes zum Ausgang der Gebärmutter hin gerichtet und wird bei der Geburt als erstes sichtbar.
|
Gesäß oder Füße zeigen zum Ausgang der Gebärmutter |
Einige
Kinder nehmen diese Position im Mutterleib jedoch nicht ein, sondern sind mit
dem Kopf nach oben hin ausgerichtet. Das Gesäß (oder auch die Füße) des Kindes
ist dann derjenige Teil, der dem Ausgang der Gebärmutter am nächsten liegt.
Daher spricht man bei einer derartigen Ausrichtung des Kindes im Mutterleib von
einer Beckenendlage.
|
3 bis 5 Prozent sind betroffen |
Die Häufigkeit einer Beckenendlage beträgt etwa 3 bis 5 Prozent. Da die Ausrichtung des
Kindes in die Kopflage erst gegen Ende der Schwangerschaft erfolgt, befinden
sich Frühgeborene meistens in einer Beckenendlage.
|
Mögliche Gründe |
Gründe für eine Beckenendlage können sein:
|
Risiken für das Kind |
Die Beckenendlage birgt für die betroffenen Kinder einige Risiken. So wurde festgestellt, dass diese Kinder im späteren Leben gehäuft unter Bewegungsstörungen leiden. Bei der Geburt kann es zu einer Auskugelung im Hüftgelenk kommen (Hüftluxation). Außerdem sind diese Kinder gefährdet, durch eine Einschränkung der Sauerstoffversorgung bereits im Mutterleib zu versterben.
|
Diagnostik |
Eine Beckenendlage wird im Rahmen der normalen Schwangerschafts- und
Geburtsvorbereitungsuntersuchungen festgestellt. Dies kann durch eine
Tastuntersuchung erfolgen, meist jedoch mittels Ultraschalldiagnostik.
|
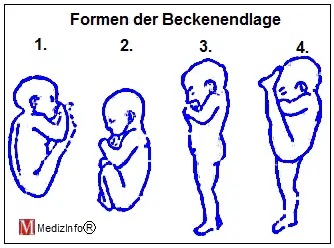
Formen der Beckenendlage |
Die genaue Position der kindlichen Beine ist bei einer Beckenendlage von großer Bedeutung. Je nachdem, wo die Beine liegen, werden verschiedene Ausrichtungen des Kindes in der Beckenendlage unterschieden:
Bei allen Formen der Beckenendlage besteht das Problem, dass das größte Körperteil des Kindes - der Kopf zuletzt geboren wird. Für die Geburt ist deshalb von Bedeutung, wie groß der Durchmesser des zuerst kommenden Körperteils des Kindes ist. Je größer dieser Durchmesser ist, desto besser wird der Geburtskanal für die Passage des Kopfes vorbereitet.
|
Kontroverse Diskussion um die Hannah-Studie |
Welches die richtige Geburt bei
Beckenendlage ist, wird seit der Veröffentlichung der Studie Term
Breech Trial Collaborative Group - oft auch Hannah-Studie
genannt - im Jahr 2000 diskutiert (Lancet 2000; 356:1375-83). Die Studie
veränderte weltweit den Umgang mit der Beckenendlage und legte eine
Kaiserschnittgeburt nahe, da die Risiken bei der normalen Entbindung zu hoch
seien. Heute weiß man, dass bei dieser Studie eine Reihe von methodischen
Fehlern gemacht wurden, die zu einer Fehlinterpretation führten. Die
Komplikationen bei der normalen Entbindung entstanden vorwiegend durch
unerfahrene Fachkräfte. Deshalb ist die wichtigste Voraussetzung für eine
risikoarme Entbindung ein erfahrener Arzt bzw. Hebamme. Unter dieser
Voraussetzung und unter Berücksichtigung der medizinischen Kriterien werden
heute die vaginale Entbindung und ein Kaiserschnitt gleichwertig behandelt.
|
Kaiserschnitt oder normale Geburt |
Um das Kind durch einen erschwerten Geburtsvorgang nicht unnötig zu belasten
und um der Mutter eine lange und schwere Geburt zu ersparen, kann eine
Entbindung mittels Kaiserschnitt geplant werden. In einigen Fällen
- bei reiner Steißlage oder vollkommenen Steiß-Fußlage - ist jedoch
auch eine "normale" Entbindung relativ problemlos möglich. Dabei kommen meist
spezielle geburtshilfliche Handgriffe zur Anwendung, welche die Entbindung des
Kindes erleichtern. Gelegentlich kann auch ein Dammschnitt erforderlich sein.
Fällt jedoch, z. B. nach einem
Blasensprung ein Fuß vor, wird die Geburt in
der Regel mit einem Kaiserschnitt beendet.
|
Kriterien für die richtige Entscheidung |
Die Entscheidung für eine normale oder eine Kaiserschnittentbindung hängt von vielen Faktoren ab, unter anderem:
Allerdings ist es auch möglich, nach Beginn einer normalen Entbindung auf eine Kaiserschnittentbindung überzuwechseln, wenn sich Probleme ergeben.
|
Kind im Mutterleib wenden |
Vor Einsetzen der Wehen kann zudem eine so genannte äußere Wendung versucht
werden. Das Ziel besteht darin, das Kind durch sanften Druck von außen im
Mutterleib in die Kopflage zu drehen. Während dieser Maßnahme werden Medikamente
verabreicht, welche die Muskulatur der Gebärmutter entspannen und die Entstehung
von Wehen unterdrücken.
|
|
|
Voraussetzungen für eine äußere Wendung sind:
Top |
Zur Übersicht
|