| Intensive Insulintherapie - Intensivierte konventionelle Insulintherapie | |
| Ob mit einer Insulinpumpe, oder mit Spritze oder Pen, die intensive Insulintherapie kann den individuellen Bedürfnissen sehr gut angepasst werden | Die
intensive Insulintherapie die meistens als intensive
konventionelle Insulintherapie bezeichnet wird, wir vorwiegend von Typ-1-Diabetikern angewandt.
Dabei wird einmal täglich, meistens abends, eine geringe Menge Verzögerungsinsulin
gespritzt, das einen gleich bleibenden Insulinspiegel garantiert. Diesen
gleich bleibenden
Bereich nennt man Basalinsulin. Zusätzlich wird dann in Abhängigkeit von den Mahlzeiten
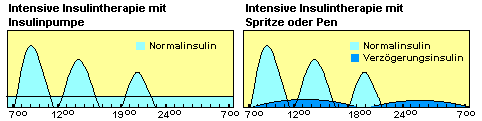
ein Normalinsulin gespritzt. In den beiden Grafiken wird das etwas andere Schema bei
Insulinpumpen und bei der Anwendung von Spritze oder
Pen deutlich. Insulinpumpen arbeiten
sehr zuverlässig und können entsprechend den individuellen Bedürfnissen angepasst werden.
|
| Die gesunde Bauchspeicheldrüse wird imitiert | Dieses
Schema hat den Vorteil, dass es individuell und flexibel angewandt werden kann. Außerdem
kommt es der normalen Arbeitsweise der gesunden
Bauchspeicheldrüse sehr nahe. Der
Betroffene kann frei planen. Allerdings muss er auch häufiger spritzen und vorher immer
den Blutzuckerspiegel bestimmen.
|
| Folgeschäden werden reduziert | Mit
der intensiven Insulintherapie können die gefürchteten Folgeschäden bei Diabetes deutlich (um etwa 50 bis
80 Prozent) reduziert werden.
|
| Typische Anwender einer intensiven Insulintherapie | Die
intensive Insulintherapie kommt insbesondere für Patienten und Patientinnen infrage, die
|
| Die Patienten sollten an einer Schulung teilnehmen | In
jedem Fall sollten Patienten, für die eine intensive Insulintherapie in Betracht gezogen
wird, an einer entsprechenden Schulung teilnehmen. Diese kann der Arzt verschreiben. Durch
die Schulung werden die Patienten in die Lage versetzt, die intensive Insulintherapie
weitgehend eigenständig und verantwortungsvoll durchzuführen. Bei den Schulungen wird
insbesondere auf folgende wichtige Punkte eingegangen:
|
| Unterzuckerungen vermeiden | Leichte
Hypoglykämien treten auch bei einer
sorgfältig durchgeführten intensiven Insulintherapie relativ häufig auf, so
dass dieser
Schulungsinhalt für die Patienten von besonderer Bedeutung ist. Um eine Gewöhnung an
häufige Unterzuckerungen zu vermeiden, sollten Blutzuckerspiegel von
unter 80 mg/dl vor den Mahlzeiten nur sehr selten bestehen. Zur Vermeidung
nächtlicher Hypoglykämien sollte der Blutzuckerspiegel vor dem Schlafengehen mehr als
110 mg/dl betragen.
|
| Ziele der intensiven Insulintherapie | Durch
eine intensive Insulintherapie werden folgende Blutzuckerwerte angestrebt:
Der HbA1c-Wert sollte bei 7 Prozent liegen.
|
| Folgeschäden | Gelingt das Einhalten der genannten Werte nicht, können Folgeschäden eintreten. Bei Blutzuckerwerten, die häufig über 110 mg/dl liegen, besteht das Risiko einer Makroangiopathie, bei häufigen Blutzuckerwerten über 150 mg/dl das Risiko einer Mikroangiopathie. |