|
| |
|
Glomerulonephritis / Nierenentzündung
|
|
|
|
Ursachen
|
Die Glomeruli sind entzündet
|
Eine Glomerulonephritis, von der es sehr viele unterschiedliche Formen
gibt, ist eine entzündliche Erkrankung der Glomeruli, der feinen Gefäßkügelchen der Nierenkörperchen. Dabei kommt es zu einer
Einlagerung von Entzündungs- bzw.
Abwehrzellen, z. B. neutrophile Granulozyten, Lymphozyten, Makrophagen und von
Zellwucherungen im Bereich der Zellwände der Glomeruli. |
Immunkomplexe lagern sich in die Zellwände ein
|
Genau betrachtet bestehen die Einlagerung aus so genannten Immunkomplexen.
Das sind feste Verbindungen eines Antigens (z. B. Krankheitserreger oder körpereigene
Substanzen) und dem spezifischen dazugehörenden Antikörper, der das Antigen unschädlich
macht. Dieser Mechanismus ist ein spezieller Abwehrmechanismus der Immunsystems gegen
Krankheitserreger. Antigen-Antikörper-Verbindungen werden Immunkomplexe genannt (vgl.
Immunsystem: Spezifische Abwehr). |
Autoantikörper sind selten
|
Eine weitere Möglichkeit besteht darin, dass sich so genannte
Autoantikörper in die äußere Zellschicht der Gefäßwände der Glomeruli einlagern.
"Auto" bedeutet "selbst". Ein Autoantikörper ist ein vom Körper
gegen körpereigenes Gewebe gerichteter Abwehrstoff (siehe auch Autoimmunreaktionen). |
Entzündlich aber nicht infektiös
|
Wichtig ist die Besonderheit, dass obwohl Glomerulonephritiden
entzündliche Erkrankungen sind, diese nicht durch eine Infektion mit Krankheitserreger
wie Bakterien, Viren oder Pilzen hervorgerufen wird. Lediglich bei der akuten
postinfektiösen Glomerulonephritis hat der Körper vor der Glomerulonephritis eine
Infektion mit Streptokokken durchgemacht. "Post" bedeutet "nach". Aus
diesem Grunde ist der eigentliche Entstehungshintergrund der Glomerulonephritiden unklar. |
|
|
|
Formen
|
Unterschiedliche Bereiche der Glomeruli können betroffen sein
|
Je nachdem, welche Literatur man zugrunde legt, können
Glomerulonephritiden unterschiedlich eingeteilt werden, z. B. nach ihrem Krankheitsverlauf
oder nach Art der eingelagerten Immunkomplexe oder der Erscheinungsform. Für einen
Mediziner hat sich in der Praxis eine Einteilung bewährt, bei der die unterschiedlichen
Befallsmuster der Glomeruli, die in einer histologischen Untersuchung festgestellt werden
können, ausschlaggebend sind. Eine Glomerulonephritis befällt immer beide Nieren
gleichermaßen. Es gibt etliche unterschiedliche Befallsmuster, die in der nachfolgenden
Grafik schematisch dargestellt sind. 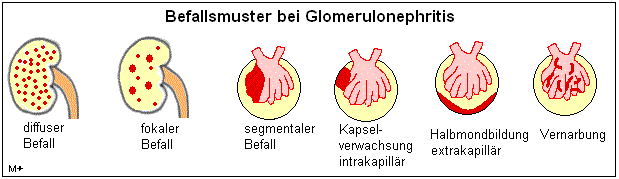
|
Je nach Befallsmuster entwickeln sich typische Verlaufsformen
|
Anhand der histologischen Befallsmuster und der Beschwerden lassen sich
folgende Formen der Glomerulonephritis unterscheiden:
|
|
|
|
Diagnostik
|
Anamnese und körperliche Untersuchung
|
Die Diagnostik bei Verdacht auf eine Glomerulonephritis beginnt mit der
Erhebung der Krankengeschichte (Anamnese). Der Arzt fragt unter anderem nach
vorangegangenen Infektionen und der Einnahme von Medikamenten, denn Krankheitserreger und
Medikamente können zur Bildung der krankheitsauslösenden Immunkomplexe führen (vgl.
Ursachen). Bestehenden Beschwerden und Symptomen, z.B. beeinträchtigtes
Allgemeinbefinden, Blut im Urin oder Ödeme sollten genannt werden. Wichtig ist auch die
Frage nach Bluthochdruck, weil dieser ein häufiges Symptom bei den verschiedenen
Glomerulonephritiden ist. Zudem wird der Betroffene gründlich körperlich untersucht,
wobei der Arzt unter anderem auf das Vorliegen von Ödemen achtet und den Blutdruck misst. |
Urinuntersuchung
|
Bei der Untersuchung des Urins wird speziell auf Eiweiß- und Blutausscheidung geachtet, den
häufigsten Symptomen bei den verschiedenen Glomerulonephritiden. Außerdem lassen sich
bei der Untersuchung des Urins unter dem Mikroskop einzelne ausgeschiedene rote
Blutkörperchen erkennen sowie so genannte Zylinder. Bei den Zylindern handelt es sich um kleinste
"Ausgussformen" der kleinen Nierenkanälchen, welche innerhalb der Niere den
gefilterten Urin auffangen und in den Harnleiter weiterbefördern. Solche Zylinder können
bei verschiedenen Nierenerkrankungen entstehen, und ihre genaue Zusammensetzung lässt
Rückschlüsse auf die Art der zugrunde liegenden Erkrankung zu. Durch Untersuchung des
über 24 Stunden gesammelten Urins lassen sich die pro Tag ausgeschiedenen Kreatinin-
und Eiweißmengen bestimmen. |
Blutuntersuchung
|
Bei der Untersuchung des Blutes wird unter anderem auf Kreatinin- und
Cholesterinspiegel sowie so genannte Entzündungswerte geachtet. Durch spezielle Verfahren
kann man zudem Hinweise auf das Vorliegen von Immunkomplexen oder Antikörpern erhalten,
welche sich in den Nierenkapillaren ablagern und dadurch die Erkrankung verursachen (vgl.
Ursachen). Auch Hinweise auf eine kürzlich durchgemachte Infektion lassen sich erkennen
(z.B. Virusantigene, vom Körper gebildete Antikörper gegen Viren oder Bakterien). |
Ultraschall und Nierenbiopsie
|
Wichtig ist weiterhin die Ultraschalluntersuchung der Nieren.
Dabei lässt sich unter anderem erkennen, ob sich die Niere bereits äußerlich verändert
hat (z.B. Narbenbildung, Schrumpfung, Verkleinerung) und wie gut sie durchblutet wird. Um
die Diagnose einer Glomerulonephritis zu sichern und das Ausmaß der Schädigung genau zu
erkennen, ist eine feingewebliche (histologische) Untersuchung einer Gewebeprobe aus der
Niere unerlässlich (Nierenbiopsie).
Dabei wird unter Ultraschallkontrolle mit Hilfe einer dünnen Hohlnadel eine kleine
Gewebeprobe entnommen und diese dann von einem Pathologen gründlich unter dem Mikroskop
untersucht. |
|
|
|
Therapie
|
Bluthochdruck muss gesenkt werden
|
Bei der Therapie der verschiedenen Glomerulonephritiden steht die
Behandlung des erhöhten Blutdrucks im
Vordergrund, da dieser einerseits die Nieren selbst und andererseits weitere Organe
schädigen kann (z.B. Schlaganfall, Herzinfarkt, Arteriosklerose). Dazu werden meist mehrere
blutdrucksenkende Medikamente in Kombination eingesetzt. Ziel ist das Erreichen eines
Blutdrucks von höchstens 120/80 mmHg. |
Die Aktivität des Immunsystems wird gehemmt
|
Bei den einzelnen Glomerulonephritiden kommen zudem spezifische
Medikamente zum Einsatz, z.B. Kortisonpräparate oder so genannte Immunsuppressiva,
welche die Aktivität des Immunsystems dämpfen. Bei starker Einschränkung der
Nierenfunktion kann zudem eine Dialysebehandlung bzw. eine Nierentransplantation
erforderlich werden. |
Ernährung anpassen
|
Da die Niere durch eine Glomerulonephritis in ihrer Filter- und
Ausscheidungsfunktion eingeschränkt ist, muss die Ernährung entsprechend angepasst
werden. Das bedeutet:
- pro Tag nicht mehr als 1,5 bis 2,5 Liter an Flüssigkeit zuführen
- Salzkonsum auf 5 bis 7 Gramm Kochsalz pro Tag beschränken (dabei muss auch auf
"verstecktes" Salz geachtet werden, z.B. in Soßen, Fertiggerichten, Wurst und
Käse)
- der Eiweißverzehr muss eingeschränkt werden, wobei die täglich erlaubte Menge bei
jedem Betroffenen individuell berechnet werden muss.
|
Therapie des nephrotischen Syndroms
|
Bei Vorliegen eines nephrotischen
Syndroms wird eine spezielle Therapie notwendig:
- Strenge Begrenzung der täglichen Kochsalzzufuhr auf 5-7 Gramm
- Therapie des Bluthochdrucks und der
Ödeme mit so genannten Diuretika,
welche die Flüssigkeitsausscheidung aus dem Körper (und damit auch aus den unter hohem
Druck stehenden Arterien) unterstützen
- Bei hohem Albuminverlust (Eiweiß) über den Urin Gabe von Albumin über eine Infusion
- Behandlung des hohen Blutdrucks und der Eiweißausscheidung mit dem Urin mit so
genannten ACE-Hemmern, welche
in die komplexe hormonelle Steuerung der
Blutdruckregulation eingreifen und zudem positive Wirkungen auf das Nierengewebe haben
- Thromboseprophylaxe durch Injektion von Heparin
(Blutgerinnungshemmer), da es durch die Ausschwemmung der Ödeme mittels Diuretika zu
einer Verdickung des Blutes und damit zu einer erhöhten Thrombosegefahr kommen kann
- bei langjährigem Verlauf Thromboseprophylaxe durch Hemmung der Blutgerinnung durch
Einnahme entsprechender Tabletten (z.B. Marcumar) sowie Senkung des erhöhten Cholesterinspiegels durch Einnahme so
genannter Lipidsenker
|
| |
|