Entstehungsmechanismus der COPD |
 |
COPD entwickelt sich über Jahre. Über die genau aufeinander folgenden
Entstehungsmechanismen gibt es verschiedene Ansatzpunkte. In der ersten Theorie wird davon
ausgegangen, dass auslösend für eine krankhafte Entwicklung eine Entzündung im Bereich
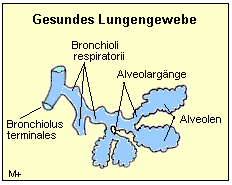
der atmungsaktiven Bronchiolen unterhalb der Bronchioli terminales auftritt. Die
Entzündung führt zu einer Verengung der Bronchiolen. Dadurch ist der Widerstand
größer, der bei der Atmung überwunden werden muss, damit die Luft in die Alveolargänge
und die Alveolen gelangen kann. Vergleichen können Sie das in etwa mit einem dünnen und
einem dicken Strohhalm, mit dem Sie einen Luftballon aufblasen sollen. Für die gleiche
Füllung müssen Sie bei dem kleinen Strohhalm mehr Druck aufwenden und fester pusten, als
bei dem dicken Strohhalm. Wenn bei der Atmung fortwährend vermehrter Druck zur Befüllung
der Alveolen aufgewendet wird, führt das wiederum zu einer Überdehnung der feinen
Alveolargänge und Lungenbläschen, die sich schließlich in ihrer Struktur verändern und
auflösen.
|
Eiweißspaltende Enzyme greifen das Lungengewebe an |
Die zweite Erklärungsansatz der COPD geht von einem Ungleichgewicht
eiweißspaltender Stoffe aus. In der Lunge werden die Alveolen ununterbrochen von
eiweißspaltenden Stoffen (Proteasen) angegriffen, die von den Abwehrzellen des Blutes abgegeben
werden. Die Abwehrzellen, von denen es sehr viele in der Wand der Alveolen gibt, geben
diese Proteasen frei, weil mit der Atemluft ständig neue mögliche Erreger in die Lunge
gelangen. Gehemmt werden die Proteasen durch sogenannte Antiproteasen, von denen das Antitrypsin das bedeutendste ist. Es hemmt etwa
80 Prozent der Proteasen in der Lunge. In einer gesunden Lunge halten sich Proteasen und
Antiproteasen die Waage. Kommt es aber zu einem Ungleichgewicht, so werden die Proteasen
nicht mehr ausreichend gehemmt. Sie greifen die empfindlichen Lungenbläschen an und
zerstören ihre Struktur. Wichtigster Störfaktor ist der Tabakrauch (vgl. Ursache Rauchen), die das gesunde Gleichgewicht auf
unterschiedliche Weise stört:
|
Durch die Überblähung des Lungengewebes sinkt der Sauerstoffgehalt im Blut |
Diese beiden Prozesse verlaufen gleichzeitig und beeinflussen sich auch
wechselseitig. Die chronischen Verengung der Atemwege und die entzündlichen Prozesse in
den Bronchiolen führen schließlich zur Entwicklung eines Lungenemphysems. Ein
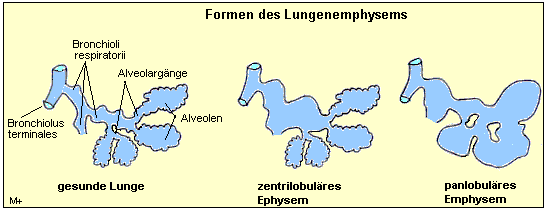
Lungenemphysem ist eine irreversible (nicht rückgängig zu machende) Überblähung der
Lungen in den Bereichen der Bronchioli respiratorii und der Lungenbläschen (Alveolen).
Durch die Überblähung werden die feinen Wände der Alveolen zerstört. Anstelle der
vielen kleinen Alveolarwände, die eine große Oberfläche besitzen, bilden sich größere
Blasen und die Aufnahme von Sauerstoff in das Blut ist verringert. Die Elastizität des
Lungengewebes nimmt ab. Dadurch zieht sich die Lunge beim Ausatmen nicht mehr ausreichend
zusammen und es bleibt dann sehr viel Luft in der Lunge zurück. Durch die mangelnde
Elastizität können auch kleinste Bronchioli einbrechen und die dahinter liegenden
Alveolargänge und Alveolen abschnüren. Die darin enthaltene Luft kann dann gar nicht
mehr entweichen. Anatomisch treten bei der COPD insbesondere zwei Formen des Lungenemphysems auf:
|
| Häufig kommt es zu einer Kombination dieser beiden Formen des
Lungenemphysems. Außerdem tritt in selteneren Fällen eine große Blasenbildung
auf, die auf weite Anteile eines Lungenflügels oder sogar beide Lungenflügel
übergreifen können.
|
Die Atemarbeit verstärkt sich |
Typisch für COPD ist die verstärkte Atemarbeit der Lunge, die durch die
Verengung der Bronchien notwendig ist. Die Verengung kann auch durch eine vermehrte
Ausschüttung von Bronchialschleim verstärkt werden. Das Flimmerepithel wandelt sich
vermehrt in Becherzellen um, die für die Schleimproduktion zuständig sind. Dadurch nimmt
die Schleimproduktion zu.
|
Die Lage des Zwerchfells ist verändert |
Gleichzeitig sinkt die Effektivität der Atemmuskulatur. Der Grund dafür
ist, dass das Lungengewebe durch die Umbauprozesse überbläht und nicht mehr so elastisch
ist.Das führt zu einem Tiefstand des Zwerchfells. Normalerweise steht das Zwerchfell bei
der Einatmung tief - es dehnt sich nach unten aus, wobei die Lunge Atemluft
"ansaugt". Bei der Ausatmung hebt sich das Zwerchfell wieder und die Ausdehnung
der Lunge wird geringer. Bei COPD steht das Zwerchfell schon vor der Einatmung tiefer, als
normalerweise. Dadurch kann die kranke Lunge nicht mehr so viel Atemluft
"ansaugen", wie die gesunde Lunge.
|
Blutdruck und Herzarbeit steigen an |
Durch diesen Funktionsverlust und durch die insgesamt geringere
Oberfläche der zerstörten Alveolen kommt es zu einer verminderten Sauerstoffaufnahme aus
der Lunge in das Blut. Von den Folgen sind alle Organe und Gewebe des Körpers betroffen.
Damit der Schaden so gering wie möglich gehalten wird, versucht der Körper durch eine
Steigerung des Blutdrucks mehr Blut in die Gewebe zu pressen und so die
Sauerstoffversorgung zu verbessern. Das Herz schlägt kräftiger. Auf lange Sicht entsteht
so eine typische Rechtsherzinsuffizienz,
die man als Cor pulmonale bezeichnet.Top |